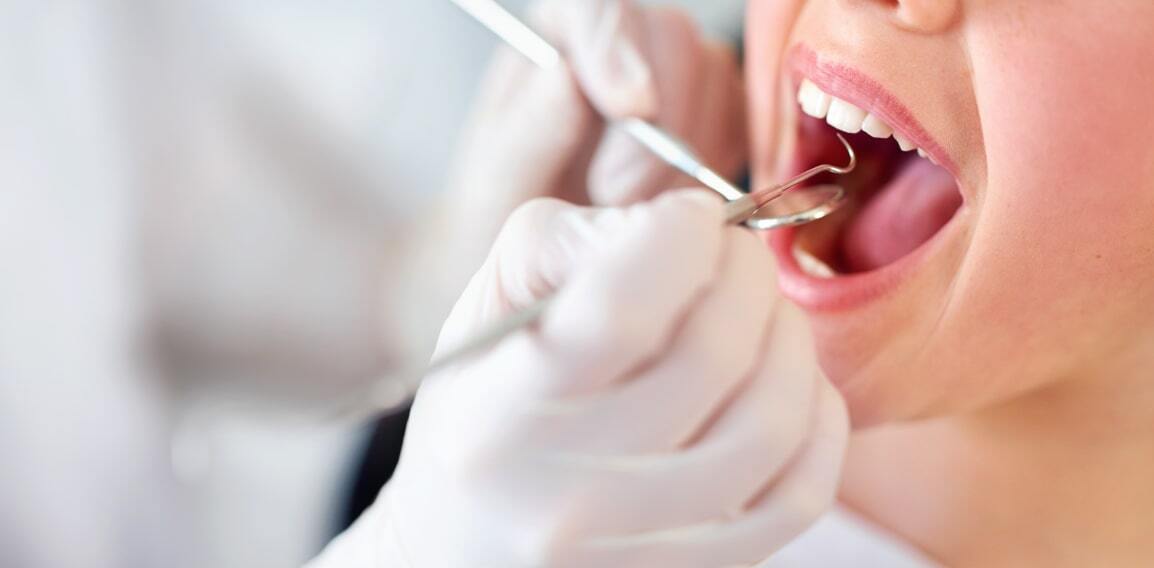
Parodontologie et implantologie
La parodontite est une pathologie qui touche les tissus de soutien de la dent, pouvant entraîner leur déchaussement et leur perte ; pour prévenir ou ralentir cette affection, des soins de parodontologie doivent être effectués. En cas de perte ou d’extraction d’une dent, un traitement d’implantologie est indiqué.
Les différents traitements
Découvrez les différents soins pratiqués par les équipes du Dr Temstet, de la chirurgie dentaire à l’esthétique du sourire.

La greffe osseuse et la greffe gingivale sont deux interventions chirurgicales réalisées dans le cabinet du Dr Temstet. Une greffe osseuse est indiquée dans le cas de pertes osseuses importantes. Devant un manque de stabilité et/ ou la rétraction de la gencive, une greffe gingivale est indiquée.
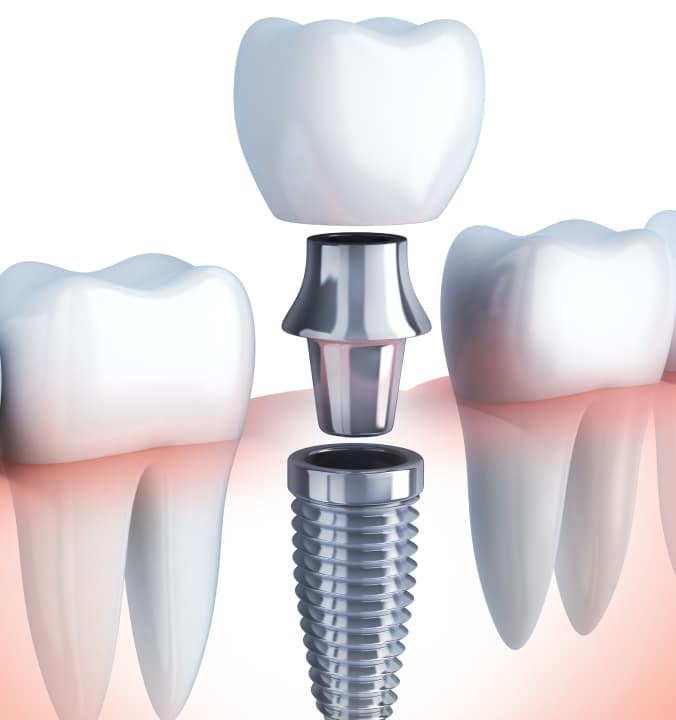
L’implantologie a bénéficié d’importantes avancées techniques. Elle permet aujourd’hui de remplacer une ou plusieurs dents manquantes et ceci à des fins esthétiques mais également fonctionnelles.
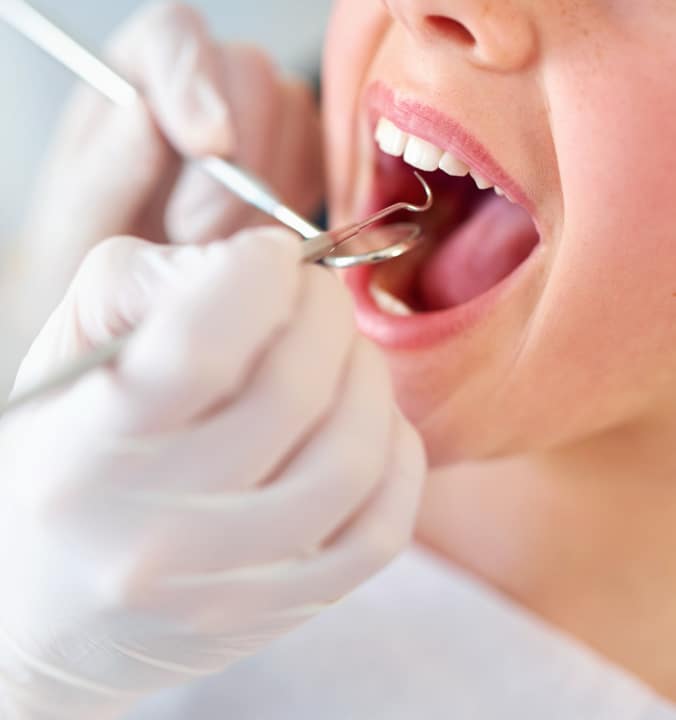
Les différents soins des gencives sont indiqués dans la prévention mais également dans le traitement des affections parodontales, à savoir la gingivite et la parodontite.
Le suivi dentaire annuel est primordial dans la prévention des pathologies parodontales.
Qu’est-ce que la parodontologie et l’implantologie ?
La parodontologie désigne l’ensemble des soins visant à prévenir et traiter la maladie parodontale, ou parodontite. Celle-ci correspond à une atteinte des tissus de soutien de la dent (ce que l’on appelle le parodonte), dont l’un des premiers symptômes est le saignement des gencives. Ce saignement peut être spontané ou survenir lors du brossage ; il est témoin de l’inflammation des gencives, ou gingivite, réversible en cas de prise en charge rapide. Les traitements parodontaux à réaliser varient en fonction de l’avancée de la maladie parodontale et de ses conséquences.
En cas de perte d’une ou plusieurs dents (édentation) celles-ci doivent être remplacées aussi rapidement que possible. En effet, en plus de la préoccupation esthétique, les dents manquantes peuvent entraîner un déséquilibre fonctionnel au niveau des mâchoires, venant compromettre l’alignement des autres dents. L’implantologie consiste à poser des implants (vis ou ancrage en titane) à la place des racines des dents manquantes. Sur ces implants sont ensuite fixées des prothèses cosmétiques, qui miment l’apparence d’une dent naturelle.
Dans quel cas recourir à la parodontologie et à l’implantologie ?
Les soins de parodontie sont indiqués dans les cas suivants :
- Saignement chronique des gencives
- Douleurs ou gonflements des gencives
- Récession gingivale, perte de papilles et apparition de triangles noirs entre les dents
- Déchaussement des dents
- Sensation de dents longues et colorées
- Sensibilité thermique chaud/froid
Quant aux implants dentaires, ils sont indiqués lorsqu’une ou plusieurs dents sont manquantes. Cela peut être causé par un traumatisme, ou une maladie parodontale non traitée. Dans certains cas, l’implantologie permet aussi de remplacer une dent en très mauvais état devant être extraite. Ce traitement répond à une préoccupation à la fois esthétique et fonctionnelle, l’implant permettant de restaurer l’harmonie du sourire, préserver le volume osseux et gingival en évitant une fonte de l’os, tout en prévenant les déséquilibres de la mâchoire.
Déroulement des soins de parodontologie ou d’implantologie
Le déroulement exact du traitement dépend de l’avancée de la maladie parodontale, et des soins à réaliser. Les soins parodontaux initiaux sont des techniques préventives et non invasives, qui consistent à assainir la bouche pour éliminer les bactéries responsables de la gingivite. En effet, la plaque dentaire est l’étiologie principale de la gingivite et de la parodontite ; elle doit donc être éliminée régulièrement par des soins d’assainissement. Ceux-ci sont réalisés le plus souvent sans anesthésie, après un examen clinique et radiographique de vos dents. Les greffes osseuses, gingivales et l’implantologie sont des interventions chirurgicales qui n’ont de sens que parce qu’elles participent à un plan de traitement global. Elles sont toujours précédées d’une consultation initiale préparatoire. Pendant cette phase initiale, après une analyse clinique et radiographique approfondie, l’équipe du cabinet élabore avec le patient un plan de traitement esthétique et fonctionnel. C’est seulement sur validation de celui-ci que le traitement peut avoir lieu. L’ensemble de ces traitements sont réalisés sous anesthésie locale.
Prix des soins de parodontologie ou d’implantologie
Les honoraires de l’ensemble de ces actes sont systématiquement soumis à un devis préalable. Ils varient en fonction de l’atteinte de la maladie parodontale, et des traitements à réaliser.
Découvrir les avants / après
Découvrez les résultats des différentes interventions réalisées dans notre cabinet.
Les échanges avec les internautes
Clémence
Publié le 23 août 2022
Bonsoir, Comment se laver les dents quand on a un bridge dentaire?
Dr Nathaniel Temstet
Publié le 28 août 2022
Bonjour à vous, l’entretien d’un bridge dentaire se fait de la même facon que pour les dents naturelles pour les faces côté joue et côté palais ou langue, en revanche pour les zones interdentaires entres lesquelles le fil dentaire ne peut pas passer, il faut utiliser des brossettes de différents diamètres au niveau des intermédiaires de bridge en contact avec la gencive par des mouvements délicats de vas et viens afin que le brossage soit parfaitement efficace et que l’entièreté de la plaque dentaire soit retirée.
Bien Cordialement
Lola
Publié le 23 août 2022
Bonsoir docteur TEMSTET, j’ai des dents qui bougent, est ce que c’est un symptôme de parodontite ou bien gingivite ?
Dr Nathaniel Temstet
Publié le 28 août 2022
Bonjour à vous, une importante mobilité dentaire constitue un effet secondaire d’une maladie parodontale non stabilisée probablement au stade de parodontite. Il est important de traiter une parodontite afin de limiter ces mobilités et éviter une perte prématurée des dents sur l’arcade.
Le diagnostic d’une parodontite est validé à l’issu d’un examen clinique et radiographique permettant ainsi réaliser le traitement approprié afin de conserver les dents et de retrouver un environnement gingival assainit et stable.
Bien Cordialement
Philippe
Publié le 6 juin 2022
Bonjour, je veux traiter la parodontite, Quel aliment pour renforcer les gencives avant ou même après le traitement ?
Dr Nathaniel Temstet
Publié le 28 août 2022
Bonjour Philippe, il n’y a pas réellement d’aliments susceptibles de renforcer les gencives avant ou après le traitement d’une parodontite.
Les techniques d’hygiène appropriées associé à des visites tout les 3 mois chez le chirurgien dentiste constitue la solution de choix nécessaire à la stabilisation d’une parodontite.
-Brossage quotidien matin et soir pendant 3 minutes à l’aide d’une brosse à dent à poils souples
-Technique de brossage adaptée à l’avancée de la maladie parodontale
-Brossage horizontal à proscrire
-Passage de brossettes interdentaire ou de fil dentaire après chaque repas
-Visite régulière chez le chirurgien dentiste
Bien Cordialement